

O primeiro questionamento que os profissionais fazem é “É possível aplicar o Lean na educação permanente?” Mas a pergunta que deve ser feita é “Porque o Lean não funcionaria na educação permanente?”.
Assim como os setores de uma indústria, escritório ou hospital, o NEEP também pode descrever suas atividades como uma sequência de operações, ou seja, um processo. Se há um processo, então com certeza há um produto e no final de tudo isso, um cliente. E o que é o Lean se não revisão constante do processo para eliminar ou reduzir desperdícios, focando em atividades que agreguem valor ao produto final para o cliente? Sendo assim, o Lean é perfeitamente aplicável também ao NEEP.
Quais sãos as principais queixas dos responsáveis pela educação continuada?
Se você se identificou com algumas das queixas acima proponho uma mudança no ponto de vista através da aplicação do primeiro conceito do Lean: identificar o que é valor do ponto de vista do CLIENTE.
Ao invés de focar nas dificuldades, avalie porque a instituição e seus colaboradores não enxergam valor nos serviços apresentados:
Ao mudar o foco do problema (consequência) para a investigação (causa), é possível iniciar um processo de identificação das falhas que irá conduzir à resolução dos problemas. Uma maneira é levar estas perguntas ao CLIENTE e identificar alguns pontos de melhoria.
A visão de cliente é bem abrangente, porém fundamental para entender como o seu produto ou serviço é consumido e consequentemente poder melhorar esta experiência. Cliente é quem recebe o seu produto. A partir desta afirmação imaginamos que seja a equipe assistencial (generalizando) e eventualmente os colaboradores administrativos com os treinamentos mais abrangentes. Os médicos, pacientes, acompanhantes, também são clientes? Sim! O NEEP tem como objetivo preparar e melhorar o desempenho do profissional, então o cliente deste profissional também é cliente do NEEP, seja ele o paciente, médico, fisioterapeuta, fornecedor de OPME e inclusive o acompanhante do paciente.
Fica a pergunta: Quantas vezes no último mês você parou para refletir sobre o que é valor para o seu cliente?
Recentemente a LEAN HEALTH fez uma pesquisa em uma unidade hospitalar e questionou o por que os colaboradores não compareciam aos treinamentos:
Porém quando analisamos a participação em eventos realizados no auditório, com distribuição de brindes e palestrantes convidados a adesão está sempre acima dos 95%, muito além dos 45% dos treinamentos cotidianos. Dizer que “não tem tempo” muitas vezes é uma forma polida de dizer “não tenho interesse” ou “não gosto dos treinamentos”?
Na mesma pesquisa tentamos identificar o que era valor na abordagem dos treinamentos:

Este resultado tornou evidente que os treinamentos usualmente feitos com base em procedimentos operacionais, discussões ou apresentação de casos relatados não são eficientes. Ou seja, o NEEP está vendendo seu produto de uma forma que o cliente não quer comprar gerando insatisfação e por consequência baixo engajamento.
Depois de identificar quais são os clientes e o que é valor do ponto de vista deles, precisamos entender como entregar este valor, ou seja, como desenvolver e aplicar um treinamento?
Em geral a educação continuada (ou permanente) recebe solicitações de treinamento vindos dos gestores ou se atenta para o cumprimento dos treinamentos obrigatórios exigidos pelos conselhos de classe e Ministério do Trabalho, define um calendário de treinamentos, desenvolve o conteúdo e aplica conforme planejado. Esse fluxo simplificado e serve como base para identificarmos quais atividades agregam valor e onde o processo pode ser melhorado, por exemplo: reclamações no SAC deveriam servir como gatilho para treinamentos? E os eventos adversos? Como deve ser o processo de avaliação de eficácia? Uma baixa eficácia leva a uma nova avaliação, treinamento ou reformulação da forma como o treinamento é realizado?
Com o desenho do processo em mãos e os questionamentos latentes, precisamos focar em identificar qual é o fluxo que gera valor para o cliente e colocar os questionamentos em evidência, eliminando ou reduzindo atividades que não ajudem na efetividade dos treinamentos.
Quando um gestor solicita treinamento, leva-se algumas semanas até o conteúdo ficar pronto e depois mais algum tempo para agrupar os colaboradores em turnos para somente então realizar o treinamento. Quando um colaborador é admitido, ele poderá cursar apenas os conteúdos novos e deverá aguardar ao menos um ano até ser atualizado nos conteúdos que o NEEP já aplicou, ou ainda, se houver alguma dificuldade em um determinado assunto, deverá solicitar a gestão por um treinamento e cair na primeira rotina descrita. Veja quanto desperdício e desalinhamento com o cliente final.
Para diminuir essa distância podemos pensar em formas autônomas de treinamento, onde o colaborador não dependa de uma intervenção do NEEP para obter o conhecimento: vídeos, livros, treinamentos online e instruções de trabalho. Outra sugestão pode ser a criação de multiplicadores em assuntos específicos, formando uma espécie de experts em determinados assuntos, aptos a treinar novos colaboradores em um curto espaço de tempo. E é aqui que finalmente chegamos a tão desejada melhoria contínua, fruto da revisão constante da qualidade de valor entregue ao cliente e estruturadas mudanças no processo para redução dos desperdícios.
Há um longo caminho a ser percorrido, e ao começar a questionar sobre o “valor entregue” ao cliente já o colocará a frente na corrida pela melhoria contínua!
Este artigo é um resumo do que foi apresentado no evento em parceria com o NEEP-PR. O NEEP-PR ajuda os gestores da educação permanente de todo o Paraná a se desenvolverem e juntos a mudar a realidade da capacitação das equipes hospitalares.
Agradecimento especial ao Presidente do NEEP-PR Marcos Ribeiro e Samoel Lourenço dos Santos que fortaleceram essa parceria.
Precisa de ajuda para desenvolver sua equipe e processos, agregando mais valor para o cliente? Entre em contato conosco!

Em nosso último post tratamos sobre os pré-requisitos para participar do programa Lean nas Emergências do Proadi, porém não são todos os hospitais que se enquadram.
Isso significa que o meu hospital não pode ser Lean? Não!
Para mostrar que a metodologia é acessível à todos, preparamos uma série de publicações para explicar como o Lean pode ser aplicado em uma instituição, independente de seu porte, complexidade, exclusividade de SUS ou nível da tecnologia empregada.
Lembre-se que o Lean ganhou notoriedade a partir do desenvolvimento da Toyota, ainda no final da década de 40. Naquela época não existiam sistemas informatizados (nem computadores!), métricas avançadas de monitoramento, ou gestão de pessoas com as métricas que temos hoje, mas nada disso impediu a empresa a seguir seu rumo em direção da melhoria contínua e alcançar a posição de melhor montadora do mundo.
O requisito mais importante para garantir o sucesso da aplicação Lean está no engajamento do time. Selecionar pessoas com competências variadas, dispostas a enfrentar desafios com o intuito de superá-los é fundamental. Uma equipe de 5 a 8 pessoas é o suficiente e não é necessário que todas conheçam o processo onde a melhoria será executada. Na realidade, trazer pessoas de outros setores auxilia a explorar ideias diferentes, trazendo criatividade e diferentes pontos de vista.
Precisa registrar todo este processo de mudança? Que tal usar o A3 como ferramenta para orientar a mudança e unir a equipe?
Certa vez escutei de uma experiente consultora que a aplicação da filosofia Lean deve começar pelo processo mais problemático, ou seja, aquele que oferece maior potencial de melhora e explicou que a forma mais fácil de identificar esse processo será através de reclamações registradas no SAC, indicadores de qualidade que fogem da meta, ou ainda por mapeamento de fluxo de valor. Infelizmente muitos hospitais não possuem este nível de controle, ou se possui, não é seguro o suficiente para usar como base de dados.
Iniciar um projeto Lean pelos setores mais problemáticos oferece a oportunidade de maiores ganhos e são os mais complexos de serem resolvidos, pois envolve um número maior de relacionamento com outros processos e pessoas, ou seja, as chances de falhas também aumentam consideravelmente.
Nossa sugestão está na sensatez! Selecione um processo problemático sim! Mas não o mais problemáticos de todos. Como identificar? Veja algumas dicas:
Encontrou algum processo que se enquadra? Então é um bom começo!
Se achar que o processo é muito turbulento, antes de iniciar as mudanças aplique os 3 primeiros “S”. Isso ajudará a motivar os colaboradores e a criará um ambiente favorável a novas ideias.
Não estamos falando sobre a capacitação em Lean. Deixemos o Lean de lado por enquanto. Antes de sair dando ideias em como melhorar o processo escolhido, deixe o time acompanhar o processo por um tempo, identificar como ele funciona e ver com os próprios olhos (No Gemba Genbutsu) as falhas e oportunidades.
A primeira etapa de aplicação do Lean se dará pela identificação do que é valor para o processo. Afinal de contas, queremos melhorar o processo, mas para quem? O cliente!
Identificar o que é valor é mais simples do que parece, a maior dificuldade é identificar o cliente, ou melhor dizendo, os clientes. Pensemos no processo de dispensação de medicação, ou seja, farmácia. Quem é o cliente?
Agora as atividades se intensificam e iniciamos as análises. Antes de sairmos desvendando os problemas, precisamos entender como o processo funciona e por isso a etapa #3 é tão importante. Nesta etapa o objetivo é desenharmos o processo como ele funciona hoje.
Há muitas ferramentas e metodologias para desenho de fluxo (fluxograma), algumas mais simples e outras repletas de recursos. Porém, nem sempre temos domínio sobre elas, se for o caso da sua equipe, vamos ao velho e confiável papel e caneta!
Inicie identificando como o processo começa e como ele termina, ou seja, suas entradas e suas saídas. Tomemos como exemplo o processo de atendimento em um PA/PS:
A entrada será o paciente, porém este pode vir de duas formas: sozinho ou via ambulância. Assim como suas saídas também são múltiplas: alta (saída), internação (UTI, ambulatório ou quarto) e centro cirúrgico para casos mais urgentes.
Após identificar as entradas e saídas, inicie a identificação das etapas do processo. Não é preciso colocar em ordem, apenas listar por onde o paciente deve passar, como se estivesse fazendo um brainstorming.
Uma vez tendo todas as etapas identificadas, começamos a colocá-las em ordem e desenha a ligação entre elas.
Aqui vale uma dica importante: estamos desenhando como funciona o processo e não suas exceções! A todo momento devemos estar atentos a desenhar um processo que represente a maioria dos casos. No nosso exemplo um paciente em estado gravíssimo passará direto do primeiro atendimento para o CC ou UTI, pulando várias etapas.
Olhando para o fluxo desenhado iniciamos o levantamento de hipóteses: Onde há maior espera? Quais das etapas são mais turbulentas? Conseguimos levantar dados para comprovar? Entre os processos desenhados, quais não são fundamentais para o cliente (ou seja, quais não agregam valor)? As etapas que não agregam valor podem ser eliminadas? Se sim, vamos trabalhar para isso, se não, vamos trabalhar para reduzi-las e assim reduzir seu impacto.
É nesta etapa que devemos concentrar a maior parte do nosso esforço. Devemos observar o processo, transformar as hipóteses em números através de indicadores e assim comprovar que estamos atuando no local certo. Os indicadores podem ser diversos, mas sempre orientados ao objetivo do processo: Qual é o tempo de atendimento? Quantas pessoas são atendidas? Quantos médicos executam o processo? Quanto tempo demora para definir o desfecho?
Com os dados em mãos começam as mudanças, pouco a pouco, implementando primeiro testes pilotos em uma pequena parcela do processo com o acompanhamento constante a fim de identificar as dificuldades e depois expandindo para o restante do processo.
Com as melhorias realizadas já sentiremos um grande avanço do processo, melhorando o desempenho e a qualidade. Agora precisamos pensar em como a demanda é criada para prepararmos o fluxo para atender a demanda.
Para quem não está acostumado com a metodologia Lean, este pode ser o passo mais complicado de se executar, porém para quem está apenas começando pode não ser tão impactante.
Entender como a demanda é gerada irá resultar em preparar o processo para responder rapidamente a variações. O pronto atendimento por exemplo tem um maior volume de pacientes entre as 19h e 00h, e uma menor demanda das 7h as 10h am. No horário de maior volume precisamos preparar a equipe, criar métodos de atendimentos mais ágeis e talvez até movimentar médicos e enfermeiros de outros setores para auxiliar. O mesmo vale para os períodos de baixa, podendo disponibilizar parte da equipe para outros setores ou executar atividades secundárias do setor.
Por fim e mais importante, é necessário apresentar os resultados alcançados, celebrar com a equipe e contagiar o hospital com a conquista, levando para outros setores o desejo de melhorar seus processos.
A esta altura a equipe estará mais forte, possui uma visão mais aguçada de como identificar falhas e como resolvê-las. Aqui abre-se a oportunidade de criar novos times, usando os membros da primeira equipe como mentores para os demais colaboradores e repetir todo o processo novamente.
Vale ressaltar que para iniciar esse processo não é preciso a aprovação formal da diretoria, altos executivos ou investimento financeiro. Você como gestor pode selecionar alguns membros do seu time e até mesmo pedir ajuda de outros gestores, e de forma experimental iniciar a sua jornada. Se no meio do caminho sentir-se desconfortável ou precisar de ajuda, entre em contato conosco, podemos conversar e sugerir uma nova abordagem, ferramenta ou novas ideias!

Desde 2018 o Ministério da Saúde, por meio do programa PROADI tem alcançado resultados inimagináveis nos Pronto Socorros aumentando a eficiência do e reduzindo as enormes filas de atendimento no SUS. Nós já trouxemos este assunto em outro artigo (aqui) e hoje serão apresentados os critérios de elegibilidade do programa de forma sucinta.
Para que o projeto de Lean funcione, antes é necessário “preparar o terreno”. Alguns critérios são colocados para garantir o sucesso da ferramenta:
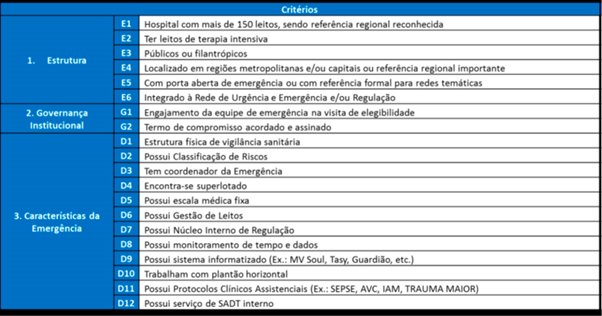
O primeiro critério elege o hospital candidato de acordo com a estrutura. São escolhidos hospitais de médio e grande porte, públicos ou filantrópicos com grande representatividade para a população que faz uso do Sistema Único de Saúde, priorizando grandes centros, de modo a favorecer o atendimento da população em geral.
O segundo critério está relacionado com a governança institucional, com o foco em selecionar equipes abertas a mudanças. Aqui vale ressaltar que apesar do Lean trazer resultados, eles serão tão impactantes quanto o engajamento da equipe em fazer a mudança acontecer.
E o terceiro critério exige que o hospital proporcione um ambiente controlado com dados confiáveis.
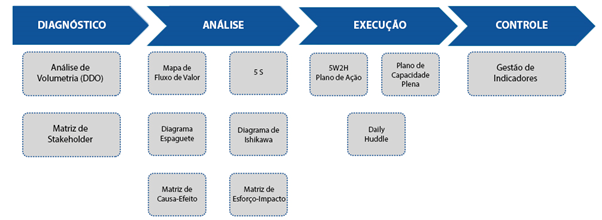
Diagnóstico: identifica-se os principais focos de problema e todos os impactados (stakeholders).
Análise: aplicação de ferramentas já consagradas na identificação de desperdícios e balanceamento de processos. Aqui vale ressaltar o MFV responsável por identificar as etapas do processo que demandam mais atenção e o 5S, que irá estimular a equipe no processo de mudança e preparar o ambiente para as novas ações.
Execução: as ações definidas são colocadas em prática e a eficácia é mensurada. O Round diário permite resposta rápida às dificuldades de adaptação da nova rotina e o plano de capacidade permite que todos tenham os olhos voltados para o objetivo final.
Controle: indicadores são definidos e controlados para identificar eventos que possam sugerir a regressão dos resultados atingidos.
Até a etapa de análise, demanda-se dois encontros semanais ao longo de um mês, precedido por dois encontros mensais ao longo de mais cinco meses para garantir a adesão do plano e consistência dos resultados.
Os resultados são diversos e permitem aumentar a capacidade de atendimento, sem aumentar os custos:
Diminuição do tempo de espera no atendimento na portade emergência e agilidade na busca de leito
• Aumento do giro de leitos
• Engajamento da equipe e o apoio da direção
• Medidas assertivas de gestão e reabastecimento de medicamentos.
• Aumento da qualidade nos serviços prestados
• Redução do tempo médio de permanência
• Novo fluxo de atendimento ao paciente e de trabalho da equipe envolvida
• Maior agilidade das atividades voltadas a assistência e melhor orientação das equipes para a “tomada de decisão”
• Construção coletiva do Plano de Contingência
• Aumento da satisfação dos usuários e dos colaboradores atuantes na unidade
Se o seu hospital não atende os critérios de elegibilidade do programa, mas quer aplicar Lean para obter melhores resultados entre em contato com a Lean Health e descubra como seu hospital pode se tornar mais eficiente.
Fonte: http://portalms.saude.gov.br/saude-de-a-z/projeto-lean-nas-emergencias

A parceria do Ministério da Saúde com hospitais privados de excelência tem trazido resultados surpreendentes. Agora foi a vez do Hospital do Trabalhador em Curitiba de participar desta experiência e ingressar no mundo da filosofia Lean.
A proposta desta reportagem é divulgar boas práticas realizadas em hospitais a partir do Lean ou metodologias de gestão em processos. Através de uma manhã de benchmarking feito com a Gerente de Enfermagem Eveli Laurianti, descobrimos as ações que possibilitaram atingir valores impensáveis para toda a equipe.
O processo se iniciou por meio do diagnóstico com a ferramenta Mapeamento de fluxo de valor – MFV(Conhece essa ferramenta?), desenhando o fluxo do processo em cartazes brancos com o auxílio de post-it. Com o mapeamento feito, chegou a vez de identificar a capacidade de atendimento para cada etapa, podendo ser extraído de relatórios de sistemas eletrônicos caso o indicador seja confiável, mas é fortemente recomendado que a análise seja feita por papel, caneta e cronometro, conforme prega o conceito de No Gemba Genbutsu. Identifica-se também a quantidade de pacientes em “estoque” antes de cada ponto de atendimento. Entende-se com estoque o paciente que está na fila, aguardando ser chamado, sendo que a quantidade de pacientes multiplicada pelo tempo médio de atendimento será o tempo total de estoque.
Com todos os dados em mãos, escreve-se em baixo de cada processo. A análise é simples: o processo que leva mais tempo é o gargalo! Sendo assim, começam os planos de desenvolvimento para nivelar todos os processos em tempos similares. No caso do HT, a análise identificou que entravam muitos pacientes, mas não saiam na mesma frequência, criando um acumulo muito grande de pacientes dentro do setor.
A ação mais impactante tomada foi em criar níveis de atuação conforme a lotação da internação do OS.
A notificação é realizada por “semáforos” instalados em todos os setores e comandado pelo PS.

Além desta ação, foram reorganizados os processos internos de atendimento, permitindo o fluxo contínuo de pacientes desde o primeiro atendimento.
Além da aplicação do MFV, para facilitar a execução das ações foi realizado o 5s, removendo estoques desnecessários e desperdícios, promovendo uma verdadeira limpeza no setor e preparando os colaboradores para as mudanças que estavam a caminho.
Para capacitar a equipe, a Enf. Eveli criou uma maquete do PS, e simulou os diferentes níveis de atendimento com bonecos, ambulâncias e até mesmo o helicóptero de resgate!

O resultado não podia ser diferente, o tempo de permanência caiu de 14 horas para 3 horas, uma redução de 79%. Para diagnósticos de internação, o tempo era em média de 26 horas e em 4 meses de atuação o valor chegou a 4 horas, 15% do tempo anterior, mantendo-se estável pelos meses seguintes. O hospital que atendia em média 5 mil pacientes mês no PS de forma turbulenta passou a atender 6,2 mil pacientes sem nem sentir-se pressionado.
Sendo que os custos envolvidos no projeto se limitaram a capacitação da equipe no novo processo e pequenas obras para reorganização do setor.
O HT e a Eveli são provas que o Lean funciona na saúde, e traz resultados tão fantásticos quanto na indústria. A questão hoje é se você é capaz de aplicar Lean no seu hospital?
Agradeço a Eveli por compartilhar o conhecimento e nos atender de forma tão dedicada.
No HT o Lean foi aplicado pelo PROADI. Mas se você quer aplicar o Lean no seu hospital, pode contar com o nosso apoio. Entre em contato!